נשים המטופלות בטמוקסיפן, נשים בעלות רקע משפחתי ליצירה מוגברת של פוליפים במע העיכול וברחם עלולים להיות קשורים ליתר סיכון לממאירות.
באם הפוליפ נמצא לאחר הופעת דימום שלאחר הבלות יש צורך בכריתתו ושליחתו לבדיקה פתולוגית, בקרב נשים אלו שיעור בממצאים הממאירים עלולים להגיע ל כ 3-5%.
הקשר בין פוליפ ובעיות פוריות אינו ידוע אך באם נמצא במהלך בירור פוריות פוליפ בגודל של מעל 15 מ״מ יומלץ להוציאו, גם פוליפ רחמי קטן יותר יוצא באם ימצא בקרב נשים עם אי פיריון ממושך או לאחר כשלונות חוזרים של הפרייה חוץ גופית או לאחר הפלות חוזרות מקובל להמליץ על כריתתו בגישה היסטרוסקופית. האבחנה הראשונית נעשית בבדיקת אולטראסאונד, ניתן לזהות ביתר קלות ע״י הזלפת מים פיזיולוגיים לחלל הרחם – בשיטה הקרויה הידרוסונוגרפיה או בעזרת היסטרוסקופיה אבחנתית אשר ללא ספק הינה הבדיקה האופטימלית.
גורמי סיכון להתפתחות פוליפ ברחם
במקרים רבים הרופאים אינם מסוגלים לקבוע מהם הגורמים שהביאו להתפתחות הפוליפ ברחם האישה המטופלת. יש חוקרים הטוענים כי הפוליפ מתפתח ברחם בעקבות שינויים הורמונליים, לדוגמה מחסור בהורמון מסוג פרוגסטרון או עודף של הורמון אסטרוגן. חוקרים אחרים קובעים שהפוליפ עשוי להתפתח ברחם בגלל גידול סרטני המתחיל באזור וגורם לדימומים.
חשוב לציין כי נוכחותו של פוליפ ברחם עשויה להעיד על בעיה רפואית חמורה, הפוליפ עלול להתפתח ברחם גם בגלל תרופות המיועדות לטיפול בסרטן השד. באופן כללי, גורמי הסיכון העיקריים להתפתחות פוליפ ברחם הם:
• גיל המעבר (מכונה גם גיל הבלות).
• יתר לחץ דם הגורם לחוסר איזון.
• תגובה לתרופות מסוימות כמו תרופה לטיפול בסרטן השד.
• השמנת יתר ומשקל עודף.
התסמינים:
כאמור במרבית המקרים לא ימצאו תסמינים חריגים אך התסמין הנפוץ ביותר הינו דמם לא סדיר, ובמהלך בירור ראשוני ניתן לחשוד בהימצאות פוליפ ברחם בבדיקת אולטראסאונד, לעיתים מדדובר בשרירן רחמי ולא בפוליפ וזאת ניתן לקבוע רק לאחר ביצוע היסטרוסקופיה ולעיתים רק לאחר כריתתו ושליחתו לבדיקה.
כאמור במרבית המקרים לא ימצאו תסמינים חריגים אך התסמין הנפוץ ביותר הינו דמם לא סדיר, ובמהלך בירור ראשוני ניתן לחשוד בהימצאות פוליפ ברחם בבדיקת אולטרסאונד, לעיתים מדובר בשרירן רחמי ולא בפוליפ וזאת ניתן לקבוע רק לאחר ביצוע היסטרוסקופיה ולעיתים רק לאחר כריתתו ושליחתו לבדיקה.
התסמינים השכיחים ביותר לתופעת הפוליפ ברחם הם:
• דימום לא סדיר.
• דימום מוגבר וממושך מעבר לרגיל בתקופת המחזור החודשי.
• דימומים מוגברים לאחר גיל הבלות.
• דימום קשה לאחר קיום יחסי מין.
• כאבי אגן.
• בעיות פריון.
• הפלות חוזרות.
חשוב לזכור כי ברוב המקרים נשים אינן מסוגלות לחוש בתסמיני הפוליפ ברחם. עם האישה שמה לב לאחד או יותר מהתסמינים השכיחים עליה לקבוע תור למומחה כדי לעבור בדיקת אולטרסאונד באמצעותה ניתן לזהות את הפוליפ.
אבחון פוליפ ברחם
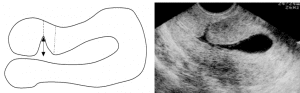
יש מספר שיטות לאבחון של פוליפ ברחם. האבחון מתחיל בתשאול המטופלת, אם היא מרגישה את אחד או יותר מהתסמינים הנפוצים עליה לציין זאת במהלך התשאול הרפואי. יחד עם זאת, ברוב המקרים הנשים אינן מזהות את התסמינים של הפוליפ, לכן הפוליפ יתגלה בבדיקת אולטרסאונד שגרתית במרפאה.
ברוב המקרים הרופא המומחה יזהה את הפוליפ באמצעות בדיקת אולטרסאונד וגינלית וגינקולוגית. בדיקת אולטרסאונד אינה מדויקת ב-100%, לכן בדרך כלל הרופא יאמת את האבחנה הראשונית בעזרת בדיקה הנקראת היסטרוסקופיה אבחנתית.
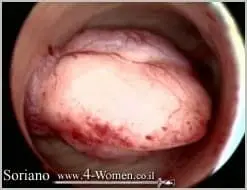
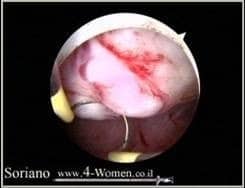
במהלך ההיסטרוסקופיה האבחנתית הרופא בוחן את חלל הרחם לאחר החדרת סיב אופטי דקיק המוחדר דרך צוואר הרחם. זו בדיקה מהירה ומדויקת, בדרך כלל אין צורך בהרדמה, והבדיקה עצמה אינה מכאיבה אך עלולה לגרום לתחושת אי נוחות זמנית.
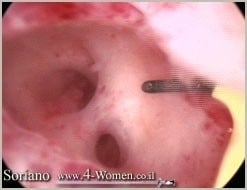
במהלך ההיסטרוסקופיה האבחנתית הרופא יכול לקחת דגימה (ביופסיה) מרירית הרחם או מהפוליפ. במקרה של פוליפ קטן יחסית הרופא יבצע היסטרוסקופיה ניתוחית ויסיר את הפוליפים הקטנים במקום.
במהלך אבחון פוליפ אצל נשים צעירות ובגיל הפוריות, לרוב הרופא ימצא פוליפים שפירים. הפוליפ השפיר עלול לגרום לדימומים קשים ולבעיות פוריות. אם האישה עוברת טיפולי פוריות הרופא ימליץ לה להסיר את הפוליפים לפני תחילת טיפולי הפוריות כדי לשפר את אחוזי ההצלחה.
טיפול לפוליפ ברחם
טיפול הבחירה בפוליפ ברחם הינו כריתתו בגישה היסטרוסקופית. במקרים מסויימים בנשים ללא כל תלונה ופוליפ קטן מ 10 מ״מ ניתן לעקוב ולדחות התערבות ניתוחית.
כאשר הפוליפ גדול מ-15 מ״מ הוא יגרום בשלב מסויים לדימום לא סדיר, או לעיתים לדימום שלאחר הבלות ולכן קיימת המלצה להסירו. בוודאי בנשים מבוגרות.
הניתוח ההיסטרוסקופי לכריתת הפוליפ הוא טיפול הבחירה במקרים אלו. אמנם פוליפ ברחם הינו סיבה לא שכיחה לבעיית פוריות אך בקרב נשים אלו, נמצא כי הוצאתו של הפוליפ משפרת השגת הריון.
לעיתים ניתן לבצע כריתת פוליפ ללא צורך בהרדמה, במסגרת ההיסטרוסקופיה האבחנתית, ללא צורך באישפוז וללא מתן משככי כאבים, דרך זו חוסכת טרחה רבה ומקצרת את הזמן לקבלת תשובה היסטולוגית מדוייקת.
המאמר נכתב על ידי : 
פרופ' דוד סוריאנו הינו מומחה למיילדות, גינקולוגיה ופוריות.
מנהל את מרכז המומחים לרפואת נשים ברמת החייל, 4women, מנתח בכיר באסותא וב-HMC ובבי"ח רפאל. פרופ' סוריאנו מומחה בתחום הכירורגיה הגינקולוגית, מבצע היסטרוסקופיות אבחנתיות וניתוחית מזה למעלה משני עשורים.