חשד קליני לאנדומטריוזיס
נשים רבות סובלות מכאבי מחזור עזים, כאבים במהלך הווסת ללא אבחנה ברורה. ממחקרים שונים שנעשו במספר מדינות עולה כי קיים איחור רב, כ 8 שנים בממוצע, באבחנת אנדומטריוזיס. למעשה עוברות שנים מעת הופעת התסמינים ועד לפנייה לייעוץ רפואי ואיחור נוסף מרגע הפנייה ועד לאבחנה או התחלת טיפול.
החשד העיקרי בהימצאות אנדומטריוזיס עולה בשלב האנמנזה והבדיקה הפיזיקלית. השילוב של אנדומטריוזיס במשפחה (אם, אחיות), תלונות של כאבים עזים בזמן הדימום הווסתי, דימום מוגבר בזמן הווסת, כאבים בזמן קיום יחסים יחד עם תלונות רבות נוספות מעלה חשד ראשוני.
ממצאים בבדיקה כגון רחם במנח אחורי, מקובע ולא נייד, הימצאות מסה אגנית, גרגור בדוגלס ועיבוי ורגישות ברצועות הסאקרו-אוטריני מחזקים חשד קליני זה. בדיקת על-קול יכולה לעזור לקלינאי להגיע לאבחנה משוערת של מעורבת שחלתית של אנדומטריוזיס. ביצוע לפרוסקופיה ונטילת דגימות הכרחית על מנת להגיע לאבחנה סופית .
כיום מרבית הנשים מאובחנות באופן כירורגי בשלב של התפתחות ציסטה שחלתית גדולה או בעת כישלונות חוזרים בטיפולי פריון, חלקן מגיע לניתוח דחוף עקב ממצא ציסטי וכאבים בחשד לתסביב של השחלה או חשד לאבצס או דלקת. יש לשנות מצב זה ולנסות ולאבחן מוקדם יותר ולמנוע נזק עתידי.
ניתן להגיע למצב זה ע"י הגברת המודעות למחלה, וכמובן ע"י הכרה מעמיקה עם תלונות המטופלת, עברה הרפואי, עברה המיילדותי, רצונה בפריון, טיפולים קודמים, והכרת התסמינים בעזרת שימוש בשאלון מפורט יחד עם בדיקה מדוקדקת.
יש לשים דגש על תלונות הקשורות לכאבים סביב הדימום החודשי (ממתי, מתי, חומרה, מיקום,) לתלונות הקשורות לאי פריון, לחשד למעורבות המחיצה בין הנרתיק לרקטום, למעי או לשלפוחית שתן.
במהלך הבירור יש צורך גם בהדמייה:
יש לבצע בדיקת אולטראסונד בטני ונרתיקי ככלל, לעיתים יש צורך בהדמיה נוספת, MRI, ציסטוסקופיה, או קולונוסקופיה.
CA-125 הינה בדיקה אשר חורגת מתחום הנורמה במקרים רבים של אנדומטריוזיס עם כי אינה ספציפית ואינה אופיינית רק למקרי אנדומטריוזיס.
לעיתים יש צורך בהיערכות של מומחים כירורגיים נוספים בניתוח. בעיקר כאשר מדובר באפשרות של מעורבות מעי או שלפוחית שתן בתהליך האנדומטריוזיס.
לפרוסקופיה אבחנתית:
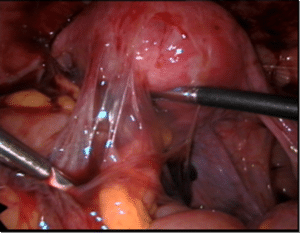
במהלכה סוקרים את חלל הבטן והאגן. במהלך הסקירה ניתן לזהות את הרחם השחלות והחצוצרות, לוודא את תקינות אברי המין, לגלות מוקדי אנדומטריוזיס, הידבקויות, ציסטה שחלתית- אנדומטריומה, מעורבות של אברי האגן וניתן לקבוע מה מיקום המוקדים ודרגת החומרה.
אנדומטריוזיס הינו מחלה המתבטאת בצורות שונות עם מורפולוגיה טיפוסית ולא טיפוסית עם ספקטרום רחב ממצא פריטוניאלי בודד בגודל 1 מ"מ ועד לאנדומטריומות בגודל 10 ס"מ וחסימה של כל חלל האגן הקטן. ולכן יש הכרח בשיטת דירוג קלינית על מנת לתקשר בצורה יעילה בנוגע לפרוגנוזה וטיפול. הדירוג המוצע על ידי ה- ASRM הינו כיום המקובל ביותר. אם כי יש לזכור כי שיטת דירוג זו אינה נמצאת במתאם גבוה עם סיכוי לאישה להרות עם או ללא טיפול. יש מקום לשיטת דירוג טובה יותר, יתכן בשיתוף סמנים קלינים או ביוכימיים אך הסיכוי קטן שתוצע שיטת דירוג אחרת עד שנגיע להבנה מעמיקה יותר של המחלה מבחינת פתו-פיזיולוגיה של הקשר בין אנדומטריוזיס ואי פריון.
לפרוסקופיה ניתוחית:
מטרות הניתוח:
1. הגעה לאבחנה היסטולוגית, הגדרת דרגת החומרה, הגדרת מידת הפגיעה בפריון, הגדרת מעורבות איברים נוספים.
2. טיפול במקרים של כאב אגני עז שאינו מגיב למשככי כאבים ע"י כריתת מוקדים וצריבתם, הפרדת הידבקויות והסרת ציסטות שחלתיות (אנדומטריומה), בירור אי פריון וטיפול באי פריון על רקע אנדומטריוזיס.
הסיבות הנפוצות לביצוע לפרוסקופיה ניתוחית בנשים עם אנדומטריוזיס הינם הימצאות ציסטה שחלתית גדולה (אנדומטריומה), כאבי אגן עזים שאינם מגיבים לטיפול תרופתי או כישלונות חוזרים להשגת הריון.
3. במקרים של מוקדים המערבים איברים נוספים כדון שופכנים, שלפוחית השתן מעיים או מוקדים רקטו-וגינליים
יתרונות הלפרוסקופיה באנדומטריוזיס
יכולת סקירת אגן ובטן עליונה בצורה אופטימלית, אפשרות לאבחון וטיפול באותו ניתוח
הסרת ציסטה שחלתית ושליחתה לבדיקה, ביצוע ניתוח רחב היקף ללא פתיחת בטן
שיפור בתסמינים כגון כאב אגן כרוני, כאב בעת קיום יחסים, שיפור יכולת הפריון
שיעור הידבקויות אגניות וזיהום שלאחר ניתוח קטן לעומת ניתוחי פתיחת בטן
משך אשפוז קצר, החלמה מהירה
הטיפול הלפרוסקופי בנשים עם אנדומטריוזיס וכאבי אגן כרוניים:
אנדומטריוזיס גורמת לכאבים עזים, בתחילה בזמן הווסת ובהמשך לכאבי אגן כרוניים ובעת קיום יחסים. אין התאמה מלאה בין חומרת האנדומטריוזיס כפי שנראית בלפרוסקופיה לבין התסמינים.
הגורמים לכאב אינם ברורים בצורה מספקת וקרוב לוואי שהשילוב בין הימצאות המוקדים במקומות שונים, נוכחות הציסטה השחלתית, ובעיקר התהליך הדלקתי סביב מוקדים אלו אחראיים לתחושת הכאב. בנוסף יצירת ההידבקויות ויצירת נודול באזורים שונים יחד עם מעורבות של איברים שונים כגון מעי או שלפוחית השתן קשורים להופעת הכאב.
הטיפול הכירורגי אשר תמיד משלב טיפול תרופתי, משפר משמעותית את איכות חייה של המטופלת. אם כי ללא מניעת המשך התהליך דהיינו מניעת ווסת, תלונות אלו במשך הזמן יישנו במרבית המקרים.
ניתן לטפל במרבית המקרים בגישה לפרוסקופית אשר לעיתים דורשת מערך מומחים מתחומים שונים לשם הגעה לאבלציה מירבית.
הטיפול הלפרוסקופי בנשים עם אנדומטריוזיס ואי פריון:
ישנם חילוקי דעות לגבי התרומה של לפרוסקופיה בשיפור הפריון בנשים עם אנדומטריוזיס בדרגה קלה עד בינונית. יש לקחת בחשבון פרמטרים נוספים כגון גיל, משך אי הפריון, הריונות בעבר, נוכחות ציסטות שחלתיות ודרגת האנדומטריוזיס.
ישנן עדויות כי לטיפול הלפרוסקופי בנשים עם מחלה בדרגות קלות בינוניות יש יתרון מבחינת השגת לידות חי. עבודות אלו מחזקות הערכות קודמות המראות כי גם בדרגות חומרה קלות ובינוניות ללפרוסקופיה מקום חשוב בשיפור שיעור ההריונות (Marcoux S, et al. (1997). NEJM, )
מחקר פרוספקטיבי, רנדומלי, שנערך בקנדה סיכם הריונות שהושגו תוך 36 שבועות מהניתוח והגיעו לעשרים שבועות הריון לפחות. , נמצא כי 29% (50/172) מהנשים בהם בוצעה צריבה/כריתת מוקדים הרו לעומת 17% (29/169) בלבד מנשים אשר ניסו להרות ללא טיפול.
למרות החסר במחקרים רנדומליים בנושא זה, יש לזכור כי אנדומטריוזיס הינה מחלה פרוגרסיבית ואבחנה וטיפול בזמן יכולים להאט את פיזור והתקדמות המחלה.
חצוצרה ושחלה מכוסים בהידבקויות
כמו כן נמצא כי בנשים עם הישנות של אנדומטריוזיס וצורך בניתוח חוזר יש יתרון ללפרוסקופיה על פתיחת בטן (Busacca, Hum Rep, 1998). שיעור ההריונות לאחר לפרוסקופיה הגיע ל54% לעומת 45% בפתיחת בטן.
לעומת זאת במצבים של אנדומטריוזיס בדרגת חומרה בינונית או חמורה ישנה הסכמה כי הלפרוסקופיה משפרת את הפריון ושיעור ההריונות מגיע לכדי 60% לעומת כ 35% ללא טיפול ((Speroff L, et al. (2001). Endometriosis. In Clinical Gynecologic Endocrinology, pp. 1057–1073.
ולפיכך מציעים שנשים עם אנדומטריוזיס בשלבים III/IV ללא סיבות אחרות לאי פריון, טיפול כירורגי שמרני בלפרוסקופיה וככל הנראה גם לפרוטומיה יכולים לשפר פריון.
נשים רבות הסובלות מאי פריון ממושך מופנות כיום לטיפולי הפריה חוץ גופית, ישנן עדויות כי אנדומטריוזיס פוגע בשיעור ההריונות גם בנשים אלו. ניתוח לפרוסקופי עשוי לשפר תוצאות פריון בנשים אלו אך אין מספיק עבודות משוות אשר יאשרו הנחה זו.
הידבקויות בין רחם טפולה שמאלית וסיגמה
שילוב בין טיפול תרופתי וכירורגי
טיפול משולב תרופתי וכירורגי לאנדומטריוזיס יכול להיות מורכב מטיפול תרופתי לפני או אחרי הניתוח. למרות שישנו יתרונות תאורטים אין עדויות בספרות ששילוב זה משפר פריון ויכול ללא הועיל לדחות את טיפולי הפריון. דווח שטיפול תרופתי טרום ניתוחי מוריד את אספקת הדם ואת גודל המוקדים של אנדומטריוזיס ולכן מוריד את הדימום התוך ניתוחי ואת מידת הכריתה הדרושה. דווח שטיפול תרופתי לאחר הניתוח מותווה לצורך טיפול במחלה השארתית בנשים בהן לא ניתן לטפל ניתוחי בכל המוקדים. ישנה הנחה שטיפול הורמונלי לאחר הניתוח גם כן יכול לטפל במחלה "מיקרוסקופית" אבל אף אחד מהשילובים הנ"ל לא הוכח כמשפר את מידת הפריון.
סיכונים:
הסיבוכים בניתוח קשורים להרדמה הכללית, וללפרוסקופיה הניתוחית.
הסיבוכים האפשריים הינם פגיעה בכלי דם או איבר בטני בעת הכניסה לבטן, דימום או זיהום. במקרים של אנדומטריוזיס מפושט עם מעורבות של איברים שכנים רמת הסיכון לפגיעה במעי או שלפוחית שתן או האורתר עולה ולפיכך נדרשת מיומנות גבוהה וניסיון רב יחד עם שילוב מערך מומחים מתחומים שונים.
כאשר מדובר בכריתת אנדומטריומה נדרשת מיומנות על מנת למזער את הנזק לשחלה, בעיקר בעת נוכחות ציסטות גדולות מ-5 ס"מ, בעת ציסטות דו צדדיות וכאשר מטרת הניתוח להפריד הידבקויות ולשקם חצוצרות שנפגעו. יש לזכור כי לא ניתן באמצעיים כירורגים או תרופתיים להגיע למצב של הבראה מלאה, בכל המקרים אלא הקטנה בגודל הממצאים ושיפור סימפטומטי בלבד.
כיצד מגדירים הצלחת ניתוח?
הצלחת הניתוח מוגדרת על פי מטרותיה שעשויות להיות השגת הריון או הסרת הציסטה השחלתית ללא פגיעה בתפקוד השחלה, שיפור והעלמות כאבי האגן למרווח זמן מרבי.
שיעור ההריונות הכללי לאחר ניתוח לפרוסקופי עומד סביב 50% ללא קשר לצורות האנרגיה שבו השתמשו (לייזר, חשמל וכ').